Wir helfen Ihnen gern. Füllen Sie einfach unser Kontaktformular aus und wir melden uns umgehend bei Ihnen!
Die Endodontie ist seit jeher auf die bildgebenden Verfahren angewiesen. Im gesamten endodontischen Behandlungsablauf und bei der Erfolgsbeurteilung werden standardmäßig Zahnfilmaufnahmen verwendet. Allerdings sind Röntgenbilder nicht unfehlbar. Bereits vor 50 Jahren haben Bender und Seltzer (1) in ihrer klassischen Studie die Tatsache hervorgehoben, dass periapikale Läsionen, welche auf den spongiösen Knochen begrenzt sind, sich nicht eindeutig erkennen lassen. Es liegen zahlreiche Studien vor, die die Limitationen der konventionellen Röntgentechnik aufzeigen (1,2,3,4). Estrela et al. (5) haben die diagnostische Präzision des Zahnfilms und der Panoramaschichtaufnahme in Bezug auf das Erkennen einer apikalen Parodontitis mit der DVT verglichen. Für den Zahnfilm und die Panoramaschichtaufnahme ermittelten sie eine Sensitivität von 0,55 bzw. 0,28. Im Gegensatz zur oben beschriebenen diagnostischen Unsicherheit des konventionellen Röntgens konnten mit Hilfe der DVT in allen Fällen die Präsenz und die Größe der Läsion genau bestimmt werden (Sensitivität für die DVT: 1,0). Das legt den Schluss nahe, dass die DVT-Diagnostik als neuer „Goldstandard“ in der Erkennung der Präsenz oder Absenz einer apikalen Parodontitis eingesetzt werden kann (5). Diese Ergebnisse wurden in vielen weiteren Studien bestätigt (6,7). Durch die Einführung der DVT in die Zahnheilkunde im Jahr 1998 hat sich auch in der Endodontie die Möglichkeit ergeben, die Diagnostik entscheidend zu verbessern, weil mit dem Verfahren im Vergleich zur Computertomographie eine deutlich genauere Bildgebung bei gleichzeitig reduzierter Strahlenbelastung möglich ist (3).
Fall 1:
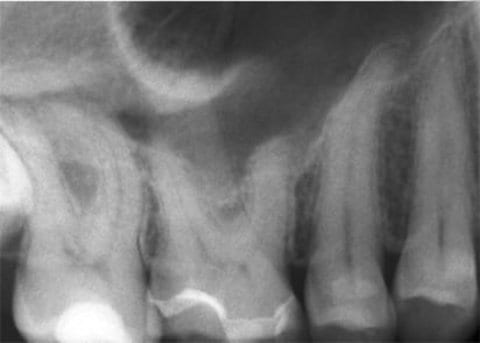
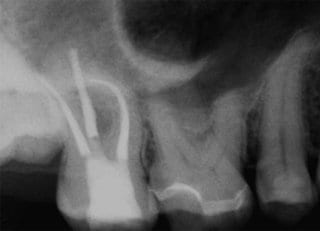
In diesem klinischen Fall wurde der 48-jährige männliche Patient zur Abklärung einer dentogenen Ursache von seinem HNO-Arzt überwiesen. Die klinische und röntgenologische Untersuchung (Abb. 1 und 2) ergab zunächst keine dentogene Ursache für die Probleme auf der rechten Gesichtsseite.
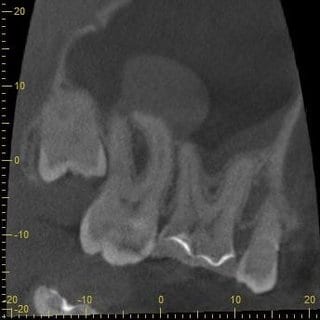
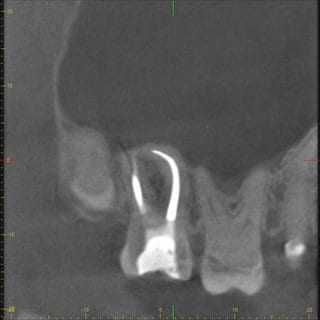
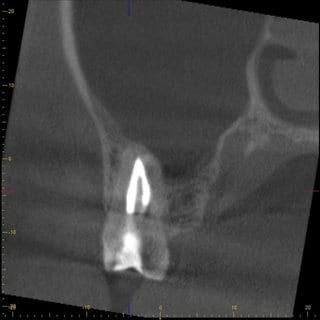
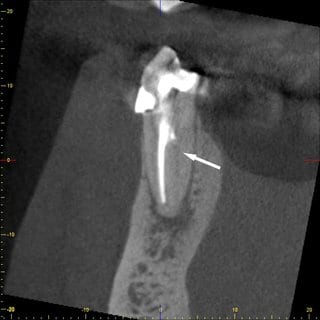
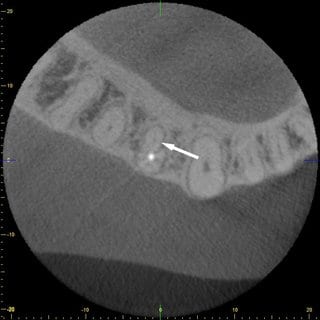
Nach Rücksprache mit dem HNO-Arzt, der eigentlich eine CT-Aufnahme der Nasennebenhöhlen durchführen lassen wollte, konnte dieser, aufgrund der vielfach geringeren Strahlendosis und der höheren Auflösung, überzeugt werden ein DVT dieser Region anfertigen zu lassen. Das angefertigte DVT zeigte eine deutliche Verdickung der Kieferhöhlenschleimhaut im Bereich des Zahnes 17 (Abb. 3 und 4). Maillet et al. (8) konnte feststellen, dass weit mehr als 50% der Fälle mit Sinusitis maxillaris eine dentogene Ursache haben und in den meisten Fällen die palatinale Wurzel des ersten Molaren gefolgt von der mesiobukkalen Wurzel des zweiten Moralen dafür verantwortlich ist (8).
Nach Absprache mit dem HNO-Arzt wurde der Zahn 17 endodontisch behandelt. Nach dieser Behandlung klangen die Beschwerden des Patienten ab.
Abb. 5: Endodontisch behandelter Zahn 17
Zwei Jahre nach der endodontischen Behandlung wurde in Absprache mit dem HNO Arzt ein Recall-DVT erstellt, da sowohl vor wie auch nach der Behandlung am Zahnfilm keine Aussage über den Zustand der Kieferhöhle getroffen werden konnte.
Hierauf ist in beiden Schnittebenen des DVT eine Ausheilung der Kieferhöhlenschleimhaut im Vergleich zur Erstaufnahme zu erkennen.
Fall 2:
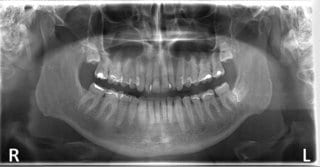
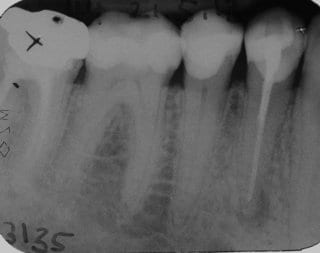
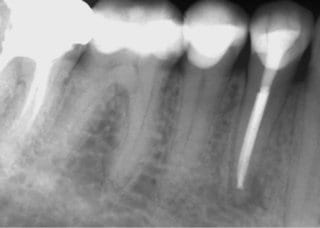
Im folgenden klinischen Fall wurde der 50-jährige männliche Patient nach erfolgter Wurzelbehandlung bei seinem Hauszahnarzt von diesem, aufgrund anhaltender Schmerzen, zur weiteren Behandlung an uns überwiesen. Der vom behandelten Zahnarzt angefertigte Zahnfilm (Abb.8) zeigt eine suffiziente Wurzelfüllung.
Abb. 8: Zahnfilm des Hauszahnarztes
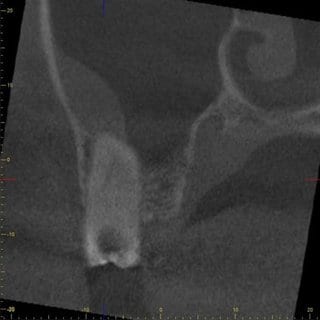
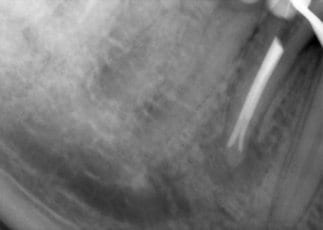
Klinisch reagierte der Zahn stark positiv auf Perkussion, der Patient gab Beschwerden auf Druck an. Am daraufhin angefertigten DVT konnte ein lingualer nicht aufbereiteter Kanal festgestellt werden (Abb. 9 und 10). Das Nichterkennen und Nichtbehandeln zusätzlicher Wurzeln oder Kanäle kann ein Grund für Misserfolge in der Endodontie sein (9). Neben den lingualen Kanälen bzw. Wurzeln im Frontzahn- und Prämolarenbereich des Unterkiefers ist oft der zweite mesiobukkale Wurzelkanal der oberen Moralen für einen erneuten Behandlungsbedarf verantwortlich.
Bei der anschließenden Revision wurden beide Kanäle aufbereitet und thermoplastisch gefüllt. Der Patient war bereits nach der ersten Sitzung, bei der der bukkale Kanal revidiert und der linguale Kanal aufbereitet wurde, schmerzfrei.
Literaturverzeichnis
(1) Bender IB, Seltzer S. Roentgenographic and direct observation of experimental lesions in bone. J Am Dent Assoc 1961;62:152-160.
(2) Bender IB. Factors influencing the radiographic appearance of bony lesions. J Endod 1997;23:5-14.
(3) Mozzo P, Procacci C, Tacconi A. A new volumetric CT machine for dental imaging based on the cone-beam technique: preliminary results. Eur Radiol 1998;8:1558-1564.
(4) Patel S, Mannocci F, Shemesh H, Wu MK, Wesselink PR, Lambrechts P. Radiographs and CBCT – time for a reas sessment? Int Endod J 2011;44:887-888.
(5) Estrela C, Bueno MR, Leles CR, Azevedo BC, Azevedo JR. Accuracy of cone beam computed tomography and panoramic radiography for the detection of apical periodontitis. J Endod 2008;34:273-279.
(6) Patel S, Dawood A, Mannocci F, Wilson R, Pitt Ford T. Detection of periapical bone defects in human jaws using cone beam computed tomography and intraoral radiography. Int Endod J 2009;42:507-515.
(7) Stavropoulos A, Wenzel A. Accuracy of cone beam dental CT, intraoral digital and conventional film radiography for the detection of periapical lesions: an ex vivo study in pig jaws. Clin Oral Investig 2007;11:101-106.
(8) Maillet M, Bowles WR, McClanahan SL, John MT, Ahmad M. Cone-beam computed tomography evaluation of maxillary sinusitis. J Endod 2011;37:753-757
(9) Patel S, Durack C. Cone beam computed tomography in endodontics. Braz Dent J 2012;23:179-191